Référentiel pour les traitements de l'obésité
Le Groupe de Concertation et de Coordination des Centres Spécialisés de l'Obésité (GCC-CSO), soutenu par l’Association Française d’Etudes et de Recherche sur l’Obésité (AFERO) et la Société Française et Francophone de Chirurgie de l’Obésité et des Maladies Métaboliques (SOFFCO-MM) a proposé le 25 novembre 2025 un référentiel réservé à l’obésité de l’adulte visant à :
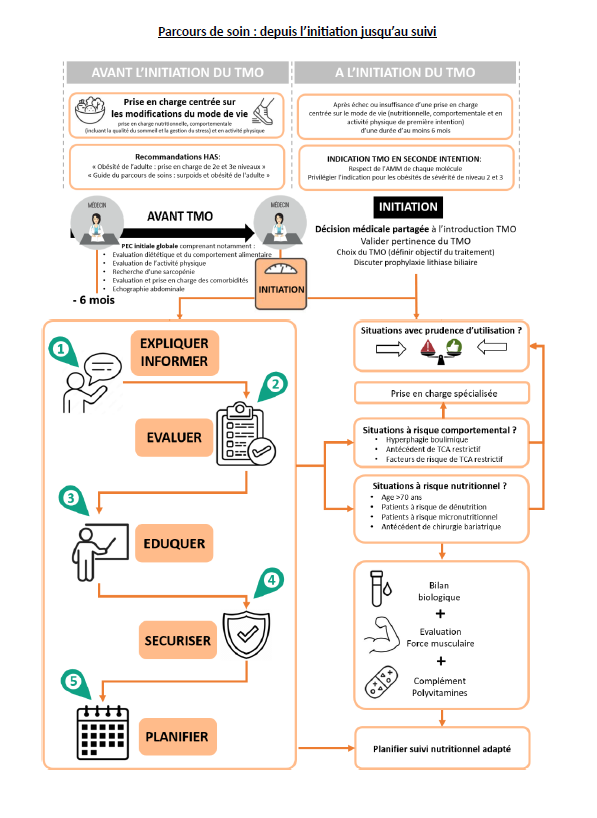
Préciser la place des traitements médicamenteux de l’obésité (TMO) dans la prise en charge de l’obésité
Rappeler les indications validées, les prudences d’utilisation et les contre-indications
Accompagner les conditions de prescription et de suivi
Promouvoir une utilisation raisonnée, sécurisée et équitable des TMO
Contribuer à une information claire auprès des professionnels de santé, des patients et des décideurs publics.
Points clés sur les TMO
Molécules concernées
- Analogues du GLP‑1 : liraglutide et sémaglutide
- Analogues GLP‑1/GIP : tirzépatide
Les TMO
ont leur place en deuxième intention, chez des patients ayant déjà bénéficié d’un accompagnement nutritionnel et comportemental (sommeil, gestion du stress), avec de l’activité physique.
Les TMO
sont indiqués selon leur AMM à partir d’un IMC > 27 kg/m² avec comorbidités ou IMC > 30 kg/m².
Le groupe de travail des analogues des GLP1
recommande de privilégier les TMO chez les patients atteints d’obésité dont la sévérité est de niveau 2 ou 3 selon la HAS.
Le maintien d’un TMO au moment du plateau pondéral (à la dose ayant permis d’atteindre le plateau, après 12 mois) permet habituellement de maintenir la perte de poids.
L’arrêt du TMO s’accompagne le plus souvent d’une reprise pondérale significative (~70% du poids perdu) au cours de l’année qui suit l’arrêt.
➡️le groupe de travail recommande de maintenir le traitement sur le long terme, à la dose ayant permis d’atteindre le plateau jusqu’à l’obtention de nouvelles données de la littérature.
La décision d’initier le traitement est sous la
responsabilité du prescripteur
(tout médecin quelle que soit la spécialité, depuis juin 2025), qui doit en assurer le suivi régulier, avec notamment l’accompagnement du patient par un professionnel de santé compétent en nutrition : lui-même ou une tierce personne médecin nutritionniste ou diététicien-nutritionniste. L’accompagnement nutritionnel et comportemental est déterminant afin de :
Prévenir la dénutrition
Gérer les effets indésirables digestifs
Limiter la reprise de poids si l'arrêt du TMO est nécessaire
Améliorer le comportement alimentaire
Plus d'infosQuelques points de prévention et seuils d’alerte
Les patients présentent un risque de dénutrition si la perte de poids est supérieure à 10% en 3 mois ou 20% en 6 mois, il est donc important que le prescripteur puisse contrôler cette perte de poids à 3, 6 et 9 et 12 mois.
Carence en micronutriments : un dépistage initial chez sujets à risque (âge, antécédents de chirurgie bariatrique, etc.) est recommandé, tout comme la prescription d’un multi-vitamines (≥ 6 mois) durant la phase de perte rapide. En cas de vomissements répétés, la supplémentation en thiamine parentérale est à envisager.
Risque de lithiase biliaire : il y a un sur‑risque de lithiase/cholécystite lié à la perte de poids rapide. L’acide ursodesoxycholique est à initier si la perte de poids est > 10% du poids initial à 3 mois.

Grossesse et allaitement
Les TMO sont déconseillés chez les femmes ayant un projet de grossesse ; ils ne doivent pas être prescrits chez les femmes enceintes et allaitantes.
Dans le cas où le TMO est arrêté avant la grossesse, un accompagnement diététique et APA est nécessaire afin de limiter la reprise de poids et les complications.